Mykobakterien
Bei Mykobakterien unterscheidet man im Prinzip den menschenpathogenen Mycobacterium tuberculosis-Komplex, Mycobacterium
leprae und andere Mykobakterien, die üblicherweise als Kommensalen oder in der Umgebung angetroffen werden und normalerweise
keinen Krankheitswert haben.
- M.tuberculosis Komplex:
- M.tuberculosis
- M.bovis
- M.africanun
- M.leprae
- Andere Mycobacterien (MOTT
= mycobacteria other than tuberculosis)
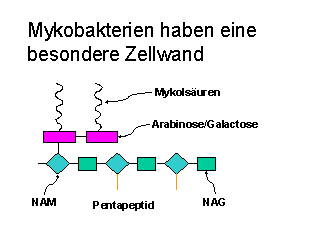 Im Prinzip besitzen Mykobakterien eine gram-positive Zellwand, d.h., sie haben ein mehrschichtiges Peptidoglykan und keine
äußere Membran. Allerdings findet sich der Peptidoglykanschicht aufgelagert ein Polymer aus Arabinose und Galactose
(Arabino-galactan), an das verschiedene langkettige Lipide, die Mykolsäuren, gebunden sind. Diese Besonderheit hat zur Folge, daß
die Mykobakterien mit der üblichen Gramfärbung praktisch nicht anfärbbar sind, sondern daß Farbstoffe nur durch die Einwirkung
von Hitze und Phenol in die Bakterien eindringen. Entsprechend sind Mykobakterien auch schwerer entfärbbar; eingedrungener
Farbstoff wird auch durch Behandlung mit einem Gemisch aus Säure und Alkohol nicht wieder ausgewaschen. Deswegen werden zum Nachweiß von Mycobacterien Ziehl-Neelsen Präparate angefertigt. Eine weitere in der
Zellwand von Mycobacterium tuberculosis vorkommende Substanz ist Trehalose 6', 6' Di-mycolat, das für die Ausbildung von
Zopfstrukturen, insbesondere in flüssigen Nährmedien, verantwortlich ist (engl. cord factor).
Im Prinzip besitzen Mykobakterien eine gram-positive Zellwand, d.h., sie haben ein mehrschichtiges Peptidoglykan und keine
äußere Membran. Allerdings findet sich der Peptidoglykanschicht aufgelagert ein Polymer aus Arabinose und Galactose
(Arabino-galactan), an das verschiedene langkettige Lipide, die Mykolsäuren, gebunden sind. Diese Besonderheit hat zur Folge, daß
die Mykobakterien mit der üblichen Gramfärbung praktisch nicht anfärbbar sind, sondern daß Farbstoffe nur durch die Einwirkung
von Hitze und Phenol in die Bakterien eindringen. Entsprechend sind Mykobakterien auch schwerer entfärbbar; eingedrungener
Farbstoff wird auch durch Behandlung mit einem Gemisch aus Säure und Alkohol nicht wieder ausgewaschen. Deswegen werden zum Nachweiß von Mycobacterien Ziehl-Neelsen Präparate angefertigt. Eine weitere in der
Zellwand von Mycobacterium tuberculosis vorkommende Substanz ist Trehalose 6', 6' Di-mycolat, das für die Ausbildung von
Zopfstrukturen, insbesondere in flüssigen Nährmedien, verantwortlich ist (engl. cord factor).
Bedeutung der Tuberkulose
- chronische Infektion
- ca. 30% der Weltbevölkerung sind infiziert
- ca. 10 Millionen Neuerkrankungen im Jahr
- ca. 3 Millionen Todesfälle im Jahr
- häufige Reaktivierung bei AIDS
- Entwicklung von Mehrfachresistenzen
Die besondere Bedeutung der Tuberkulose liegt darin, daß es sich um eine chronische Infektion handelt, bei der die Bakterien nach
der Primärinfektion in typischer Weise im Körper persistieren. Unter geeigneten Umständen (etwas präziser unter Bedingungen, die
die zelluläre Abwehr schwächen) kann es aber erneut zur Vermehrung der Bakterien und zur Ausbreitung der Infektion (sogenannte
Post-Primär-Tuberkulose) kommen. Da bei der HIV-Infektion typischerweise die zelluläre Abwehr beeinträchtigt wird, finden sich bei
diesem Patienten gehäuft Post-Primär-Tuberkulosen. Ein großes Problem sind die sich derzeit ausbreitenden Mehrfachresistenzen
gegenüber Tuberculostatika. Dies ist umso mehr ein Problem, als gegenüber Mycobacterium tuberculosis im Vergleich zu anderen
Bakterien nur sehr wenig Medikamente zur Verfügung stehen.
Epidemiologie
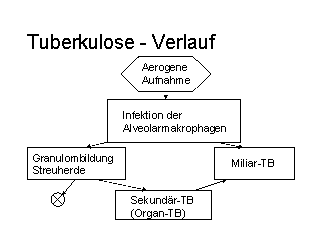
Die Infektion beginnt typischerweise durch das Einatmen erregerhaltiger Aerosole. Bei genügend kleinem Durchmesser der Aerosole
erreichen die Bakterien die Alveolen, wo sie von Alveolarmakrophagen phagozytiert werden. Im Gegensatz zu vielen anderen
Mikroorganismen sind diese Zellen aber nicht in der Lage, die Bakterien abzutöten, sondern Mycobacterium tuberculosis vermehrt
sich in den Alveolarmakrophagen. Nach Vermehrung und Zerstörung der Zelle können natürlich weitere Makrophagen infiziert
werden. Infizierte Makrophagen können mit der Lymphe in die lokalen Lymphknoten transportiert werden, in die Blutbahn gelangen
und sich in anderen Organen absiedeln. Setzt keine zelluläre Immunreaktion ein und geht die Vermehrung ungehindert weiter,
erscheinen schließlich in allen Organen bakterielle Herde. Diese Verlaufsform wäre eine primäre Miliartuberkulose. Üblicherweise
werden aber einige Makrophagen Mykobakterienantigene prozessieren und an ihre Oberfläche zusammen mit MHC-II präsentieren.
Dies wird die Aktivierung und Proliferation von spezifischen T-Zellen induzieren, die Gamma-Interferon sezernieren und damit
Makrophagen aktivieren. Aktivierte Makrophagen können durchaus in der Lage sein, Mykobakterien zu zerstören. Insgesamt ist das
typische Ergebnis einer Infektion mit Mycobacterium tuberculosis, daß ein Teil der Bakterien sich weiterhin in Makrophagen
befindet, die von T-Zellen und Bindegewebe umgeben sind. Dies stellt das tuberkulöse Granulom dar. In diesem Stadium kann die
Infektion abgekapselt lebenslänglich verbleiben.
Sekundär (Postprimär-) TBC
- Lungen
- Nieren
- ZNS (Meningitis)
- Haut
- Geschlechtsorgane
- Nebenhoden, Ovarien, Tuben
Kommt es allerdings zu einer Schwächung der zellulären Abwehr (HIV, Kortisontherapie, Chemotherapie, hohes Alter etc.) kann
eine erneute Vermehrung einsetzen und es kann zum Ausbruch der Post-Primär-Tuberkulose kommen. Diese kann nun neben der
Lunge alle Organe betreffen, in denen sich während der primären Ausbreitung infizierte Makrophagen abgesiedelt haben. Kommt es
im Inneren des Granulomes während dieser Vermehrungsphase zu Nekrosen und finden diese Anschluß an das Bronchialsystem,
so werden die Bakterien beim Aushusten des Materials in die Umgebung freigesetzt und können andere empfängliche Wirte
infizieren.
TBC Diagnose
- Klinik
- Ziehl-Neelsen Präparat
- Anzucht auf Spezialmedien:
- Dauer bis zu 6 Wochen (Festmedien)
- Radiometrische Bestimmung (2 Wochen)
- PCR
- Tuberkulin-Reaktion
- Tine Test
Da Mykobakterien relativ langsam wachsen und deshalb manchmal erst nach Wochen nachweisbar sind, kommt der klinischen
Verdachtsdiagnose größte Bedeutung zu. Als Materialien für die mikrobiologische Diagnose kommt üblicherweise Sputum, bei
Verdacht auf Urogenitaltuberkulose auch Urin, infrage. Insbesondere aus Atemwegsmaterialien wird man versuchen, mit Hilfe eines
Ziehl-Neelsen-Präparates säurefeste Stäbchen nachzuweisen. Der Nachweis solcher Bakterien ist nicht spezifisch für
Mycobacterium tuberculosis, da die anderen Mykobakterien mikroskopisch nicht absolut sicher abgegrenzt werden können.
Zusammen mit typischer Klinik würde ein positives Präparat aber zur Annahme einer offenen Tuberkulose führen; der Patient wäre
damit infektiös. Ferner wird man versuchen, aus dem Material die Mykobakterien durch Anzucht nachzuweisen. Dies kann durch
Kultivierung auf Festmedien, die eine niedrigere Sensitivität haben und gelegentlich lange bis zum Auftreten sichtbarer Kolonien
benötigen und durch radiometrische Bestimmung in Flüssigkultur geschehen, denen radioaktiv markierte Palmitinsäure zugesetzt
ist, deren Verstoffwechselung zum Auftreten radioaktiv markierten CO2 führt. Mit diesem Verfahren ist ein schnellerer und
sensitiverer Nachweis von Mykobakterien möglich.
Als eine andere empfindliche Methode kann die Polymerase-Kettenreaktion (PCR) verwendet werden, die allerdings ebenfalls nicht
absolut sensitiv ist. Ihr größter Vorteil liegt in der Schnelligkeit, mit der das Ergebnis zur Verfügung steht. Wichtigste Beschränkung
dieses Verfahrens ist aber, daß eine Resistenzbestimmung nicht möglich ist. Hierfür werden lebensfähige Mikroorganismen
benötigt.
Als orientierende Maßnahme kann weiterhin die Tuberkulin-Reaktion verwendet werden. Dabei wird ein Extrakt aus Mykobakterien
intrakutan gespritzt. Wenn die Person bereits Kontakt mit Mykobakterien hatte, wird sich im Sinne einer Allergie vom verzögerten T
yp an der Stelle der Injektion ein Infiltrat aus spezifischen T-Zellen bilden. Den größten Wert hat dieser Test, wenn negative
Vorbefunde bekannt sind.

MOTT
- M.ulcerans/M.marinum
- Hautgranulome
- M.avium-intracellulare
- Sepsis bei AIDS-Patienten
- M.fortuitum
- chronische Wundinfektionen
"Microbacterial other than tuberculosis" sind eine große Gruppe von Mykobakterien, die gelegentlich als Erreger von Infektionen
angetroffen werden. Vielfach sind solche Infektionen an gleichzeitig bestehende Grunderkrankungen gebunden. Typisch sind z.B.
Infektionen mit Mycobacterium avium-intracellulare bei AIDS-Patienten.
Lepra (Morbus Hansen)
- M.leprae
- nicht anzüchtbar!
- Ansteckung bedarf eines extrem langen Kontaktes
- Inkubationszeit bis zu 20 Jahre
- L.tuberculosa/L.lepromatosa
Der Erreger Mycobacterium leprae ist nicht auf künstlichen Nährmedien anzüchtbar. Es gibt zwei Verlaufsformen, zwischen denen
es natürlich viele Übergangsstadien gibt. Bei der Lepra tuberculosa, bei denen es relativ wenig Bakterien in der Haut gibt, weisen die
Patienten eine Aktivierung von TH-1-Zellen auf, während bei der Lepra lepromatosa eine TH-2-Antwort gesehen wird.
|
|
|
|
|
|

Im Prinzip besitzen Mykobakterien eine gram-positive Zellwand, d.h., sie haben ein mehrschichtiges Peptidoglykan und keine
äußere Membran. Allerdings findet sich der Peptidoglykanschicht aufgelagert ein Polymer aus Arabinose und Galactose
(Arabino-galactan), an das verschiedene langkettige Lipide, die Mykolsäuren, gebunden sind. Diese Besonderheit hat zur Folge, daß
die Mykobakterien mit der üblichen Gramfärbung praktisch nicht anfärbbar sind, sondern daß Farbstoffe nur durch die Einwirkung
von Hitze und Phenol in die Bakterien eindringen. Entsprechend sind Mykobakterien auch schwerer entfärbbar; eingedrungener
Farbstoff wird auch durch Behandlung mit einem Gemisch aus Säure und Alkohol nicht wieder ausgewaschen. Deswegen werden zum Nachweiß von Mycobacterien Ziehl-Neelsen Präparate angefertigt. Eine weitere in der
Zellwand von Mycobacterium tuberculosis vorkommende Substanz ist Trehalose 6', 6' Di-mycolat, das für die Ausbildung von
Zopfstrukturen, insbesondere in flüssigen Nährmedien, verantwortlich ist (engl. cord factor).
Bedeutung der Tuberkulose
|
|
|
|
|
|
Die besondere Bedeutung der Tuberkulose liegt darin, daß es sich um eine chronische Infektion handelt, bei der die Bakterien nach
der Primärinfektion in typischer Weise im Körper persistieren. Unter geeigneten Umständen (etwas präziser unter Bedingungen, die
die zelluläre Abwehr schwächen) kann es aber erneut zur Vermehrung der Bakterien und zur Ausbreitung der Infektion (sogenannte
Post-Primär-Tuberkulose) kommen. Da bei der HIV-Infektion typischerweise die zelluläre Abwehr beeinträchtigt wird, finden sich bei
diesem Patienten gehäuft Post-Primär-Tuberkulosen. Ein großes Problem sind die sich derzeit ausbreitenden Mehrfachresistenzen
gegenüber Tuberculostatika. Dies ist umso mehr ein Problem, als gegenüber Mycobacterium tuberculosis im Vergleich zu anderen
Bakterien nur sehr wenig Medikamente zur Verfügung stehen.

Epidemiologie
Die Infektion beginnt typischerweise durch das Einatmen erregerhaltiger Aerosole. Bei genügend kleinem Durchmesser der Aerosole
erreichen die Bakterien die Alveolen, wo sie von Alveolarmakrophagen phagozytiert werden. Im Gegensatz zu vielen anderen
Mikroorganismen sind diese Zellen aber nicht in der Lage, die Bakterien abzutöten, sondern Mycobacterium tuberculosis vermehrt
sich in den Alveolarmakrophagen. Nach Vermehrung und Zerstörung der Zelle können natürlich weitere Makrophagen infiziert
werden. Infizierte Makrophagen können mit der Lymphe in die lokalen Lymphknoten transportiert werden, in die Blutbahn gelangen
und sich in anderen Organen absiedeln. Setzt keine zelluläre Immunreaktion ein und geht die Vermehrung ungehindert weiter,
erscheinen schließlich in allen Organen bakterielle Herde. Diese Verlaufsform wäre eine primäre Miliartuberkulose. Üblicherweise
werden aber einige Makrophagen Mykobakterienantigene prozessieren und an ihre Oberfläche zusammen mit MHC-II präsentieren.
Dies wird die Aktivierung und Proliferation von spezifischen T-Zellen induzieren, die Gamma-Interferon sezernieren und damit
Makrophagen aktivieren. Aktivierte Makrophagen können durchaus in der Lage sein, Mykobakterien zu zerstören. Insgesamt ist das
typische Ergebnis einer Infektion mit Mycobacterium tuberculosis, daß ein Teil der Bakterien sich weiterhin in Makrophagen
befindet, die von T-Zellen und Bindegewebe umgeben sind. Dies stellt das tuberkulöse Granulom dar. In diesem Stadium kann die
Infektion abgekapselt lebenslänglich verbleiben.
Sekundär (Postprimär-) TBC
|
|
|
|
|
|
Kommt es allerdings zu einer Schwächung der zellulären Abwehr (HIV, Kortisontherapie, Chemotherapie, hohes Alter etc.) kann
eine erneute Vermehrung einsetzen und es kann zum Ausbruch der Post-Primär-Tuberkulose kommen. Diese kann nun neben der
Lunge alle Organe betreffen, in denen sich während der primären Ausbreitung infizierte Makrophagen abgesiedelt haben. Kommt es
im Inneren des Granulomes während dieser Vermehrungsphase zu Nekrosen und finden diese Anschluß an das Bronchialsystem,
so werden die Bakterien beim Aushusten des Materials in die Umgebung freigesetzt und können andere empfängliche Wirte
infizieren.
TBC Diagnose
|
|
|
|
|
|
|
|
Da Mykobakterien relativ langsam wachsen und deshalb manchmal erst nach Wochen nachweisbar sind, kommt der klinischen
Verdachtsdiagnose größte Bedeutung zu. Als Materialien für die mikrobiologische Diagnose kommt üblicherweise Sputum, bei
Verdacht auf Urogenitaltuberkulose auch Urin, infrage. Insbesondere aus Atemwegsmaterialien wird man versuchen, mit Hilfe eines
Ziehl-Neelsen-Präparates säurefeste Stäbchen nachzuweisen. Der Nachweis solcher Bakterien ist nicht spezifisch für
Mycobacterium tuberculosis, da die anderen Mykobakterien mikroskopisch nicht absolut sicher abgegrenzt werden können.
Zusammen mit typischer Klinik würde ein positives Präparat aber zur Annahme einer offenen Tuberkulose führen; der Patient wäre
damit infektiös. Ferner wird man versuchen, aus dem Material die Mykobakterien durch Anzucht nachzuweisen. Dies kann durch
Kultivierung auf Festmedien, die eine niedrigere Sensitivität haben und gelegentlich lange bis zum Auftreten sichtbarer Kolonien
benötigen und durch radiometrische Bestimmung in Flüssigkultur geschehen, denen radioaktiv markierte Palmitinsäure zugesetzt
ist, deren Verstoffwechselung zum Auftreten radioaktiv markierten CO2 führt. Mit diesem Verfahren ist ein schnellerer und
sensitiverer Nachweis von Mykobakterien möglich.
Als eine andere empfindliche Methode kann die Polymerase-Kettenreaktion (PCR) verwendet werden, die allerdings ebenfalls nicht absolut sensitiv ist. Ihr größter Vorteil liegt in der Schnelligkeit, mit der das Ergebnis zur Verfügung steht. Wichtigste Beschränkung dieses Verfahrens ist aber, daß eine Resistenzbestimmung nicht möglich ist. Hierfür werden lebensfähige Mikroorganismen benötigt.
Als orientierende Maßnahme kann weiterhin die Tuberkulin-Reaktion verwendet werden. Dabei wird ein Extrakt aus Mykobakterien intrakutan gespritzt. Wenn die Person bereits Kontakt mit Mykobakterien hatte, wird sich im Sinne einer Allergie vom verzögerten T yp an der Stelle der Injektion ein Infiltrat aus spezifischen T-Zellen bilden. Den größten Wert hat dieser Test, wenn negative Vorbefunde bekannt sind.
Als eine andere empfindliche Methode kann die Polymerase-Kettenreaktion (PCR) verwendet werden, die allerdings ebenfalls nicht absolut sensitiv ist. Ihr größter Vorteil liegt in der Schnelligkeit, mit der das Ergebnis zur Verfügung steht. Wichtigste Beschränkung dieses Verfahrens ist aber, daß eine Resistenzbestimmung nicht möglich ist. Hierfür werden lebensfähige Mikroorganismen benötigt.
Als orientierende Maßnahme kann weiterhin die Tuberkulin-Reaktion verwendet werden. Dabei wird ein Extrakt aus Mykobakterien intrakutan gespritzt. Wenn die Person bereits Kontakt mit Mykobakterien hatte, wird sich im Sinne einer Allergie vom verzögerten T yp an der Stelle der Injektion ein Infiltrat aus spezifischen T-Zellen bilden. Den größten Wert hat dieser Test, wenn negative Vorbefunde bekannt sind.


MOTT
|
|
|
|
|
|
"Microbacterial other than tuberculosis" sind eine große Gruppe von Mykobakterien, die gelegentlich als Erreger von Infektionen
angetroffen werden. Vielfach sind solche Infektionen an gleichzeitig bestehende Grunderkrankungen gebunden. Typisch sind z.B.
Infektionen mit Mycobacterium avium-intracellulare bei AIDS-Patienten.
Lepra (Morbus Hansen)
|
|
|
|
|
Der Erreger Mycobacterium leprae ist nicht auf künstlichen Nährmedien anzüchtbar. Es gibt zwei Verlaufsformen, zwischen denen
es natürlich viele Übergangsstadien gibt. Bei der Lepra tuberculosa, bei denen es relativ wenig Bakterien in der Haut gibt, weisen die
Patienten eine Aktivierung von TH-1-Zellen auf, während bei der Lepra lepromatosa eine TH-2-Antwort gesehen wird.

 06.06.2000
06.06.2000